白內障是混濁了的水晶體。眼睛好像一副相機,水晶體等如相機的鏡頭,而視網膜則相當於菲林。水晶體的作用是令目標聚焦在視網膜上形成清晰的影像。因此當水晶體變得混濁時,影像便變得模糊。水晶體是由蛋白質構成的,透明晶亮具有調節光線的功能。此外,它是一個有生命的組織。其上皮細胞有再生功能,經過長年累月的增生,水晶體密度越來越高,彈性卻越來越少,透明度隨之下降,日趨混濁,因而形成白內障。
白內障最普遍的是老年性白內障,一般發現於大約50歲以上人仕,糖尿病患者較易患上白內障,而且出現的時間會較早。白內障亦可以是先天性的,或因外傷或發炎而引起的。其他引致白內障的高危因素有深度近視和長期使用類固醇。
白內障是不紅不痛的,最常見的症狀是視力模糊,偶爾亦可導致眩光或重影出現,物體的顏色變得不夠明亮。夜間開車的人仕,會覺得對頭車的車頭燈太刺眼。若須經常轉變眼鏡的度數亦可以是白內障的先兆。
一些藥水或是藥物可能會使白內障減慢老化,而有效預防白內障的方法是戒煙和避免太陽的紫外光損害眼睛,因此外出時,尤其在烈日下應配戴防紫外光的太陽眼鏡。
手術是唯一治療白內障的方法。超過百分之九十五的患者在手術後可恢復正常視力,手術把原有混濁的水晶體摘除並在眼內植入人工晶體。
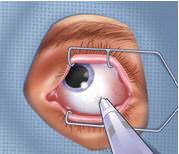
一般白內障手術是在局部麻醉或表面麻醉下進行的,隨後在顯微鏡下動手術,須時約二十分鐘,病人無需住院,手術後可即日回家。最常用的方法是超聲波乳化白內障,這方法的好處在於切口細,痊癒時間快。而本中心更增設飛秒鐳射輔助白內障手術。
飛秒鐳射白內障手術與傳統白內障手術最大分別是在進行關鍵步驟時,以精密的飛秒高速鐳射代替醫生的手。醫生使用飛秒鐳射於水晶體的中央打出圓形切口,目的是打開水晶體外囊表皮。然後再以飛秒鐳射準確和安全地打散混濁的水晶體成細塊,再用輕微超聲波和吸管將混濁的水晶體取出,繼而植入人工晶體。
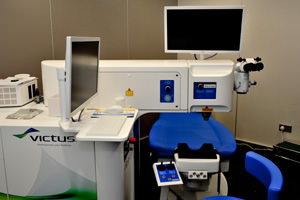
圖為飛秒鐳射輔助白內障手術儀器VictusTM
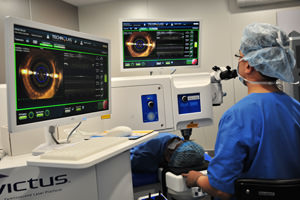
醫生進行飛秒鐳射白內障手術情況
飛秒鐳射白內障手術對眼睛好處: 使用飛秒鐳射處理白內障手術最重要的步驟,令手術更準繩,更易預測結果,因此更安全。 全電腦化於水晶體前囊表皮打出完美的全圓切口,精細的切口增加了植入人工晶體時的準確性,令手術後視力更佳。 運用飛秒鐳射把混濁的水晶體切割成碎塊,令用於乳化混濁水晶體的超聲波能量相應調低,進一步降低手術後併發症的風險及創傷性。此外,更可令眼睛復原更快,日後眼睛更健康。
| 傳統白內障手術 | 飛秒鐳射白內障手術 |
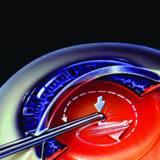 醫生在眼睛用手於水晶體前囊 撕 開 一個 五毫米的小孔 |
 使用鐳射於水晶體前囊正中央打出圓形切口 |
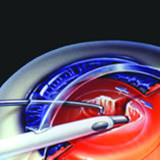 醫生使用超聲波乳化混濁的水晶體並用吸管吸走 |
 使用鐳射將水晶體切割成細塊, 運用輕微超聲波及吸管將混濁的 水晶體吸出 |
 最後醫生會植入人工晶體 |
|
 醫生使用超聲波乳化混濁的 水晶體並用吸管吸走 |
 使用鐳射將水晶體切割成細塊, 運用輕微超聲波及吸管將混濁的 水晶體吸出 |
 最後醫生會植入人工晶體 |
 醫生在眼睛用手於水晶體前囊 撕 開 一個 五毫米的小孔 |
 使用鐳射於水晶體前囊正 中央打出圓形切口 |
 最後醫生會植入人工晶體 |
手術利用不同的人工晶體,可同時矯正近視、散光、遠視及老花。
人工晶體是取代混濁水晶體並植入眼內無需更換的一種光學晶體。常用的人工晶體具有高透光率,並於材料中加入紫外光吸收劑以預防光損傷性視網膜病變。人工晶體分為單焦距和多焦距晶體,選擇則視乎患者需要,選擇時可與眼科醫生商討合適的方案。
有些病人接受白內障手術一段時間後視力會再次變得模糊,原因是白內障手術後,後囊是透明清晰的,但是有一部份病人在手術一段時間後,後囊濁化。這些人便須接受鐳射治療,鐳射的作用是在濁化的後囊上打穿一個洞,光線便可再次清晰地投射在視網膜上。

正常

青光眼
青光眼是常見眼疾,自一九九九年起已是本港頭號的「致盲殺手」。
青光眼的主要成因是不正常眼壓、視神經線血液循環不良,令視神經線出現病變;仍有部份患者是沒有明顯成因及病徵。
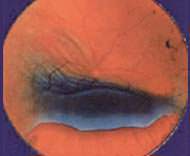
因視神經線受損,青光眼患者的視野會逐漸收窄 (圖一至圖四),視力慢慢變差,甚至失明;視神經線受破壞就不能復原,對視力造成的損害亦是永久性的。
青光眼患者的視野會逐漸收窄,視野是指每一眼睛看環境的範圍,故此於眼鏡店內驗查視力是不能把視野問題顯現出來的。青光眼病人往往在視野收窄至管視狀態才開始察覺,並已可能對生活造成很大的不便。
青光眼有不同的類型,其中急性及慢性青光眼均是中國人常患的眼疾。
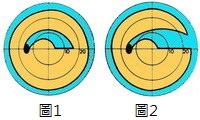
圖中藍色部份為青光眼病人看不清楚之視野範圍
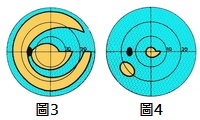
圖中藍色部份為青光眼病人看不清楚之視野範圍

正常視野

青光眼後期視野
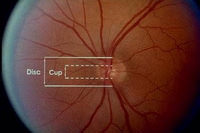
正常之視神經線頭
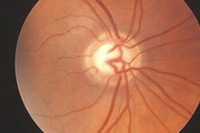
患上青光眼之病者之視神經線頭 - 視杯增大
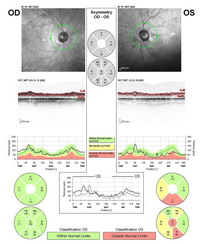
以光學相干斷素描量度視神經線之結構及健康狀態

正常

飛蚊症
飛蚊症是一個症狀,有很多不同的原因,大部份是由於玻璃體濁化。玻璃體是位於晶狀體與視網膜之間的透明物體,它提供一個透明空間給光線投射在視網膜上,隨著年紀增長玻璃體或會脫離視網膜,或收縮及濁化。我們看到的飛蚊是這濁化後的組織投射在視網膜的影子,飛蚊的形狀包括點狀、線狀、雲狀及蜘蛛網狀。但是視網膜有裂縫、視網膜脫落或糖尿入眼而導致玻璃體有血而混濁,情況或似飛蚊症,因此應儘早約見眼科醫生作檢查。
有些藥水或藥物或可以減少飛蚊症狀。
在常見眼疾當中,大家對白內障、青光眼都可能略有所知,但對老年黃斑病變卻較為陌生。其實,老年黃斑病變與白內障、青光眼是全球三大致盲眼疾;在本港約有八成視力衰退的患者是由這三大致盲眼疾而引起。而隨著人口老化,老年黃斑病變的患者人數不斷增加,在不少國家中,老年黃班病變甚至已成為55歲以上人士的頭號致盲殺手。
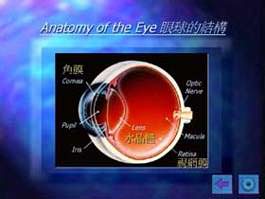
要了解老年黃斑病變,我們首先讓要了解一下眼球的結構。
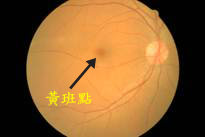
正常的眼底
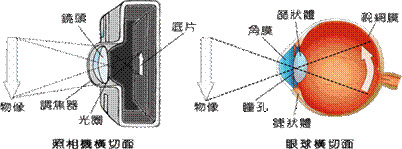
眼球的結構與相機很相似。在眼球前端的瞳孔作用如同相機的光圈一樣,讓光級進入眼晴。晶體將光線集中,投射到視網膜上。視網膜則如同菲林,負責接收光線並將其轉為影像。視網膜是一個精細的組織,我們腦部最終接收到的影像,便是經由視網膜傳送過去的。黃斑點之所以對我們視力有?重要的影響,是因為黃斑點位於視網膜的最中心,亦是感光細胞最密集的地方。我們日常生活中不少活動必須要依靠中央視力,如閱讀、書寫、辨別面孔及駕駛等。
老年黃斑病變(Age-related Macular Degeneration,簡稱AMD)是一種由年齡因素引起的中央視網膜(黃斑點) 退化的病變,導致黃斑點的感光細胞受損而無法正常運作,影響中央視力。老年黃斑病變可分為乾性及濕性兩種。
乾性老年黃班病變的患者在黃斑點底部的視網膜色素上皮層細胞(RPE)積聚黃白色的沉積物,叫做脈絡膜小疣(drusen)。這些沉積物是感光細胞排出的廢物,可導致黃斑點感光細胞的功能受到干擾,造成它們逐步退化。情況有時會頗嚴重 (區位性萎縮) ,也可能會發展成為“濕性” 黃斑病變。
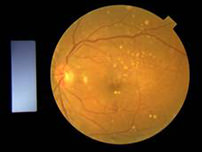
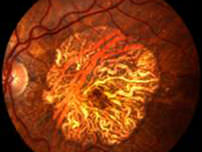
乾性老年黃斑病變的病人視力下降速度通常較慢,而且一般不會完全失去中央視覺,不過會影響閱讀,繪畫,穿針線等需要微細視力的作業。除了服用有抗氧功能的維他命丸以防止病情惡化,目前還沒有有效治療乾性老年黃斑病變的方法。
此類病例約佔所有病例的一成(10%)。患者黃斑點視網膜下出現不正常的血管生長,若這些血管爆裂,會導致出血及結疤,使感光細胞受損。這類病變發病較迅速,對中央視覺造成嚴重損害。
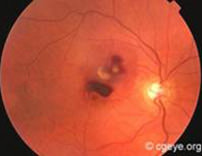
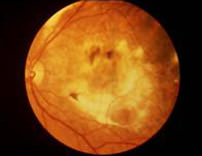
濕性老年黃斑病變可在最短3個月內造成嚴重視力衰退,在極端的個案中甚至會在數天內令視力嚴重受損;因此如有懷疑,尤其當視力出現急性轉變,應立即向你的眼科醫生求診,切勿拖延。
雖然我們目前還未清楚掌握老年黃斑病變的成因,但是一些風險因素經已被發現。例如我們知道年齡與老年黃斑病變有密切的關係;年齡愈大,患病的風險便愈高,有研究發現,在75歲以上的人士當中,患病的風險接近三成(30%)。另外,不少研究發現吸煙與老年黃斑病變的發展有關,而戒煙更可減低病發的風險。老年黃斑病變亦與基因遺傳有關,若直系親屬中有病患者,病發的風險亦會較高。其他可能有關的風險因素還包括 高血脂肪、過度接觸陽光照射等。
老年黃斑病變的早期症狀是視力模糊和直線看起來變曲。物件的形狀或大小可能會變得異常;患者可能會對光線變得敏感,又或看見不存在的光線、形狀或顏色。不論乾性或濕性,老年黃斑病變都是不會致痛的。若病變只影響其中一隻眼,早期的老年黃斑病變則更難察覺:這是由於沒有受影響的「好」眼會彌補另一隻眼的視力損失,因此患者未必會注意到視力的變化。到了較晚期,患者可能會發覺視野正中央出現黑點或盲點,而且範圍可能會逐漸擴大。



若懷疑患上老年黃班病變,應盡快接受專業醫療檢查。眼科專科醫生會為你測試雙眼的視力,進行眼壓檢查以及瞳孔放大檢查。瞳孔放大檢查的過程中,需要滴入眼藥水令瞳孔擴張,醫生再利用特製眼底鏡檢查患者的視網膜。醫生亦可能會請你利用「阿姆斯勒方格表」
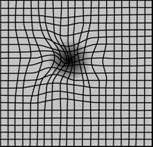
自我測試
(上圖) 作測試:患者須將一邊眼掩蓋,並注視方格中央的黑點。若方格直線變得彎曲,或其中一些直線消失不見,便可能是黃班病變的病徵。
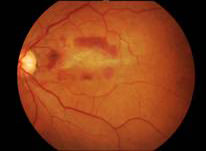
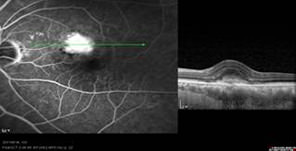
醫生亦可能會建議你接受眼底螢光造影 (FFA) 及光學同步眼底掃描 (OCT) 檢查以判斷你所患的是哪一種黃斑病變,及決定最適當的治療方法。過程中眼科專科醫生會在患者的手臂注射少許藥物,並利用儀器拍攝視網膜的情況。
對於乾性老年黃斑病變,目前醫學尚未有方法可以治療。目前有研究發現一些抗氧化物及鋅補充劑有助預防晚期病變,患者可向眼科專科醫生請教如何正確地選擇及服用這些補充劑。對於濕性老年黃斑病變,治療的方法則主要為光動力療法、眼內注射藥物治療及激光凝固法。
光動力療法的原理,結合了藥物及激光的特點而進行治療。眼科專科醫生會先在患者的手臂注射一種光敏劑的藥物。這種藥物對光線會產生反應;進入人體後,藥物會沿著身體的血液流動,找出並「依附」在視網膜後異常增生的血管。醫生隨後會使用一種冷性激光照射患者的眼睛;激光能令藥物活化而發揮作用,從而破壞異常增生的血管、並減慢視力衰退。研究證實,採用光動力療法能減低視力顯著下降的風險。有別於激光凝固法,光動力療法並不會損害周圍的健康組織。
一般情況下,治療的過程不會引致疼痛,只是有少數患者會感到短暫的背痛,整個過程需時約20分鐘。由於光動力療法使用光敏劑的藥物,所以患者在治療後48小時應避免讓皮膚或眼睛直接受到陽光或室內的強光直接照射,因此患者在治療後應佩戴太陽眼鏡及穿著長袖衣服。

醫學界發現,在濕性老年黃斑病變的眼球中,一種稱為血管內皮生長素(vascular endothelial growth factor, VEGF)的蛋白水平異常地高。這種蛋白是造成血管增生的主要因素之一,而將一些稱為血管內皮生長素抑制劑的藥物 (anti VEGF) 直接注射入眼球內,能夠抑制眼球內的異常血管增生。由於藥物能針對病理機制作出有效治療,因此成功的抗血管增生治療不但能控制病情、預防出血,在一些個案中更能改善已受損的視力。

療程一般需要進行數個月。根據研究的建議,治療的首3個月每月注射藥物一次,其後再按個別患者情況決定是否需要再進行注射,這樣能有效維持患者的視力。注射需在手術室或消毒無菌的環境下進行。注射前,會先滴入麻醉藥及消毒藥水以防感染。大部份患者注射時並不會感到痛楚;但在麻醉藥力過後,眼睛可能會稍為痠痛。根據外國大型的臨床研究,大部份接受眼內注射的患者能維持或改善視力,治療的安全性亦十分理想。
此外,有研究顯示,合併使用光動力療法 (破壞異常增生的血管) 及眼內注射藥物治療 (抑制眼球內的異常血管增生),其後再按個別患者情況決定是否需要再進行注射,度身訂造療程,可以減少不必要的注射。因針對不同病理機制,合併療法可減少再接受治療的次數,同樣能有效維持或改善患者的視力,不但減少不必要的注射風險,同時也節省患者覆診的次數。
傳統的激光凝固法利用高能量的光線集中在異常增生的血管,從而將這些問題血管清除,阻止視力衰退。可是由於激光治療亦會破壞一些附近的健康組織及影響視力,因此須視乎血管增生的位置,只有少數患者適合接受這種治療。即使在治療後,血管增生的問題仍可能會復發,部分患者即使重覆進行激光治療,視力仍可能會惡化。
目前治療方法可以有效地阻止視力進一步下降 , 保存現有視力,部份個案視力更有所改進;但也有它的限制,就是不能完全恢復原本病發前的視力。 老年黃斑病變的預防方法
預防和及早發現是處理老年黃斑病變的重點,這包括:

正常

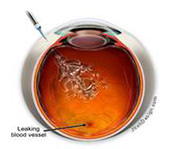
視網膜脫落
視網膜脫落
當玻璃體脫離視網膜時,有些時候會導致視網膜某些位置有裂縫,如視網膜有裂縫,水份便可滲入視網膜令其脫落。
初期視網膜脫落時視野有以下徵狀:
視網膜脫落是沒有藥物可以預防的,若果視網膜出現裂縫時病人能及時找眼科醫生作放大瞳孔檢查,接受激光治療或冷凝手術將裂縫封閉,視網膜脫落的機會便大大減少。因此最有效的預防方法是有高的警覺性,如一旦出現飛蚊或閃光便應立即見眼科醫生作檢查,而深近視的人應儘量避免碰擊性的運動。深度近視的人應作定期眼底檢查。
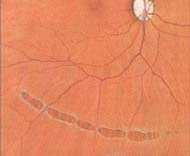
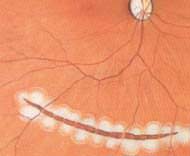
視網膜脫落有得補救嗎? 這是眼科中比較複雜的手術,但可以有百分之八十以上的成功率,若然第一次手術失敗,第二手術的成功率會較第一次低。手術可分兩種,第一種是在眼球外面進行,在鞏膜外放上一個矽酮圈或墊子,並用冷凝將裂孔封閉,第二種則在眼球內進行,先切除玻璃體,再用激光把裂孔封閉,然後在眼球內換上氣體壓平視網膜。
造成兒童弱視最常見的原因有下列三大類:
斜視的類型 斜視可分五大類型:
眼睛的位置向外偏斜,可分為間歇性和持續性,通常在三至四歲在右發生。 間歇性的外斜視,因為祗是間中才有外斜視,導致弱視的機會較低,患者亦有較佳的雙眼共視功能和立體感。 這些兒童眼睛的位置經常是維持在正常的眼位,只是偶然因為強烈的陽光刺激眼睛、或疲勞、或不經心的時候,外斜視的眼位才會表現出來。 有一部份間歇性外斜視會發展成為持續性外斜視。 外斜視兒童的弱視情況普遍不太嚴重,有一部份需要配戴更正近視度數的眼鏡。 外科手術矯正外斜視的效果很有效和理想。
總括來說,當發現兒童患有明顯的斜視或懷疑子女有斜視,家長應該帶兒童到眼科醫生作詳細檢查。
斜視的治療是首先醫治好因為斜視而導致的弱視,然後才做矯正斜視的外科手術。
斜視若果沒有及早治療,除了會造成弱視外,立體感和雙眼共視的視覺機能亦會喪失,造成兒童一生的視力和視覺的缺陷。
眼球的結構
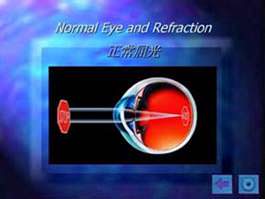
正常屈光
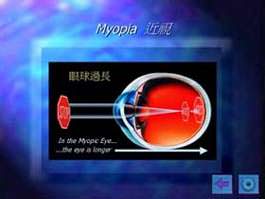
近視
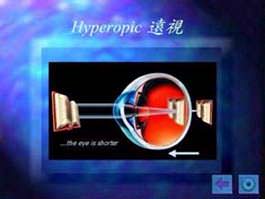
遠視